







風邪、糖尿病、高血圧、脂質異常症(高脂血症)、痛風などの生活習慣病や胃腸炎など消化器疾患、心不全、尿路感染など内科疾患の診療をおこなっております。
また外科、整形外科、眼科、婦人科など他の専門医の診療が必要な場合はご紹介させて頂きます。
気管支喘息の症状は咳嗽、喘鳴(呼吸の際にぜーぜー言う)、息苦しさを自覚し、特に夜寝ている時や明け方に症状が悪化する事があります。これはアレルギーやウイルス感染など、健康な方では反応しないような刺激でも、気管支喘息の患者さんの気道(空気の通り道)は過敏に反応して炎症を起こし、気道の周囲を取り巻く筋肉が収縮し、また気道の内側がむくみ、気道内への痰の分泌が増えることで気道の内腔が狭くなり、空気の通りが障害されるために生じています。(気管支が刺激に対して過敏になっている訳です。)この気道の炎症は症状が軽い患者さんや無症状の患者さんでもくすぶっていることが知られています。
治療は気道の炎症を抑え込む薬や、一時的に気管支を拡げる効果のある薬を使って行います。適切な治療が行われると患者さんの症状は一旦改善されます。しかし気道の炎症までは完全には消し去れませんので、もう治った!と治療を中断すると、炎症が再燃し喘息の症状が悪化したり、しばらくは症状として出現しなくても炎症がくすぶり続けることで、徐々に気道が固くなり、治療を行っても反応が乏しい難治性の気管支喘息になってしまうことがあります。つまり、症状がよくなっても炎症を抑える治療を続けることが非常に大切なのです。
治療の中心は炎症を抑える吸入ステロイド薬であり、症状や炎症の強さによって吸入量を増やしたり、ロイコトリエン受容体拮抗薬、気管支拡張薬などを併用して行っていきます。
また、気管支喘息患者の70-80%はアレルギー性鼻炎を合併することが知られています。鼻炎が悪化すると、一つの空気の通り道で続いている気管支の炎症も悪化して喘息の状態まで悪くなります。このような人は鼻炎の治療も一緒に行うことで喘息の状態もよくなります。
COPDは主に喫煙習慣のある中高年に発症し、空気を肺から吐き出すのが難しくなる病気です。現在日本人の死因の第9位を占めており、世界的には死因の第4位で、今後も増加傾向にあります。
COPDの主な原因は長期にわたる喫煙です。喫煙による煙が肺に炎症を起こし、肺の組織を少しずつ壊していくことで肺の機能が低下し、咳や痰、息切れといった症状が生じます。初めは階段や坂道の上り下りなどで息切れを感じたりしますが、病気が進行すると少し動いただけでも息切れをおこし、日常生活もままならなくなります。また息切れのために体を動かすことが少なくなり、足の筋力が低下することで、体を動かすとさらに疲れてしまい、息切れが悪化するという悪循環に陥り、遂には寝たきりになってしまう怖い病気です。現時点ではCOPDを根本的に治療して、元通りの健康な肺に戻す治療方法は存在しませんが、早期診断と早期治療を行うことで、病気の進行を抑制することが出来ます。
COPDの診断はスパイロメーターを用いて、どれだけ勢いよく息を吐けるかを調べることで行います。また胸部レントゲンや胸部CTも合併症の存在を確認したり診断の参考になるため行います。
COPDの治療でもっとも有効なのが禁煙です。ほとんどが喫煙にて生じる病態であり、喫煙を続ける限り病気の進行を食い止めることは出来ません。なかなか禁煙できない方は禁煙治療で禁煙する方法もあります。薬物療法としては気管支を拡げて呼吸を楽にする気管支拡張薬が治療の中心となります。また増悪を繰り返す場合には吸入ステロイド薬を併用します。薬物治療では対応できない場合に在宅酸素療法を行うことになります。
アレルギー性鼻炎はアレルギー反応によって、くしゃみ、鼻水、鼻閉が出現する病気です。このうち一年中症状があるものを通年性アレルギー性鼻炎、ある季節にだけ症状があるものを季節性アレルギー性鼻炎といい、花粉によって症状が出現する花粉症は季節性アレルギー性鼻炎に分類されます。
問診や血液検査などで原因を予測し、症状によって治療を決定します。アレルギーの原因が何であるのかを把握することが非常に大切です。それはアレルギー疾患の治療で最も大切な事が、生活習慣や生活環境を改善してアレルギーの原因物質との接触を回避する事だからです。花粉の多い日にはマスクや眼鏡をかけてアレルギーの原因を避ける対策を行い、その上でお薬を使って症状を改善していきます。また原因が何であるかを推測できれば治療を中止する時期を決定するのにも役立ちます。
咳は持続期間により以下に分類されます。
急性咳嗽:3週間未満の咳嗽、
遷延性咳嗽:3週間から8週間未満の咳嗽
慢性咳嗽:8週間以上の咳嗽
このうち急性咳嗽の原因の多くはウイルス感染による感冒や細菌感染による気道の感染症であり、咳嗽の持続期間が長くなるにつれて感染症の頻度は低下します。慢性咳嗽においては感染症そのものが原因になることはまれです。
遷延する咳嗽の原因には種々の報告がありますが、まずは胸部レントゲン写真を撮影して肺炎・肺結核・肺癌などの病気がないかを確認する必要があります。それらの病気が無いようであれば、概ね以下のような原因が多いです。
風邪などをひいた後に、熱や喉の痛みといった風邪症状は治ったのに咳だけが残ってしまい、それが続いている状態です。マイコプラズマや百日咳といった感染症に罹患後にも咳が長期間持続します。通常は自然軽快しますが、長引く場合には鎮咳剤(咳止め)ヒスタミンH1受容体拮抗薬、漢方の麦門冬湯などを用いて治療します。
気管支喘息のように喘鳴(呼吸の際にぜーぜー)や呼吸困難を伴わない咳が続きます。咳は夜眠りにつく前や深夜・早朝に悪化するのが特徴ですが、昼間のみ咳嗽を認める方もいます。毎年決まった季節に、同じような咳の症状を繰り返したり、冷気に触れた際や、運動、天候、花粉の影響で咳が悪化したりします。
気管支拡張薬で咳が改善することが特徴であり、同薬剤の効果が確認できれば診断にもつながるため非常に有効な治療薬ですが、薬の効果が切れると咳が再燃します。治療の第一選択は気管支喘息と同様に吸入ステロイド薬で、症状が改善したとしても最低でも3か月は治療を継続することが望ましいとされています。なぜなら咳喘息の方の30%が喘鳴をともなう気管支喘息に移行すると報告されているからです。症状が良くなってもすぐに治療を辞めないことが気管支喘息へ移行するリスクを軽減するため、自己判断で治療を中止せず、継続することが必要です。
喉のイガイガした違和感を伴う咳で、夜寝入る際や早朝・起床時に咳が悪化します。
エアコンの空調やタバコの煙、会話時や緊張などで悪化しやすい特徴があります。咳喘息と異なり気管支拡張薬は効果がなく、ヒスタミンH1受容体拮抗薬や吸入ステロイド薬が有効です。ただしヒスタミンH1受容体拮抗薬の有効率は60%と報告されています。また咳喘息のように将来気管支喘息を発症する事は無いとされていますが、治療終了後4年間で50%の方が咳の再燃を認めています。その際は同様の治療を再度行うことで軽快します。
慢性副鼻腔炎と慢性気管支炎や気管支拡張症、び漫性汎細気管支炎が合併した病態で、湿性咳嗽(痰が絡んだ咳)後鼻漏(鼻汁が喉に垂れ込んでくる状態)、鼻汁、咳払いなどの症状を伴います。治療にはマクロライドという抗菌薬と去痰薬などを使用します。
食道と胃の間には下部食道括約筋という筋肉が存在し、この筋肉が締まることで、胃の内容物が食道に逆流するのを防いでいます。この筋肉の締まりが弱くなると胃酸や胃内容物(食べ物と胃液)が食道に逆流し、これが食道を刺激すると、咳の反射を引き起こす神経が興奮して咳が出現すると言う説と、逆流した胃酸や胃内容物が食道から咽頭・気管支にまで直接垂れ込む事による刺激で咳が出現すると言う説があります。
夜仰向けになって寝ると咳がでたり、食事や会話時などに咳が出ることも多く、胸焼けや咳払いを自覚される方もおられます。診断には病歴やF-Scaleと言う問診票が有効な場合もあります、また治療薬である胃薬のプロトンポンプ阻害剤を1~3カ月内服して頂き、咳が改善すれば胃食道逆流症が原因の咳であったと診断することもあります。また就寝時の枕を高くする、欧米では胃からの逆流を起こしにくくする噴門形成術で咳が良くなったと報告されています。
神経内科、精神科、心療内科は同じような疾患をみる科だと混同されている方が多いのですが、神経内科は脳や脊髄、末梢神経、筋肉をみる内科であり、脳神経内科と同じです。
一方、心療内科は心理的要因が関与して、それが喘息や便秘・下痢などの身体症状として現れる疾患をみる科であり、精神科はうつ病(躁鬱病)、不安、不眠などの心の病気をみる科です。
当院では神経内科専門医による神経学的な診察を行い、病気の場所を推定します。必要に応じて血液検査、頸動脈エコー、頭部MRI・CT(MRI ・CTは近隣医療機関に依頼)などを追加、総合的に診断、治療につなげていきます。
こんな症状があれば神経内科を受診してください

頭痛には大きく分けて「脳の病気に伴う頭痛」と「慢性頭痛」があります。
頭痛の原因となる脳の病気には、くも膜下出血、髄膜炎、硬膜下血腫、脳腫瘍などがあります。緊急を要する場合が多いため、「これまで経験したことのないような激しい突然の頭痛」や、「熱があって嘔気・嘔吐を伴うような頭痛」が有る場合はすぐに医療機関を受診して下さい。
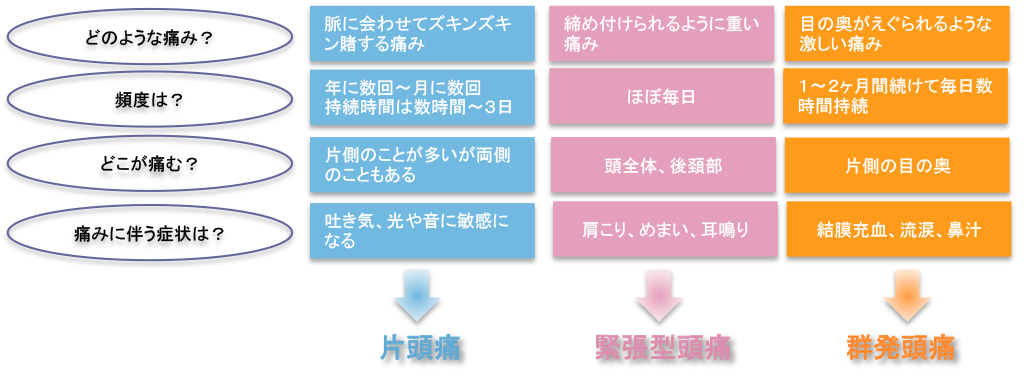
① 片頭痛
② 緊張型頭痛
③ 群発頭痛
が代表的なものです。
片頭痛
ズキンズキンと痛むタイプの頭痛で、多くは頭の片側に起こります。人によっては何かチラチラするものが見えてから頭痛が起こります。
緊張型頭痛
肩こりを伴うことが多い頭痛です。頭痛の中で最も多いもので、片頭痛がズキンズキンと脈動感があるのに対して、重苦しく、締め付けられる感じがする頭痛です。また、ストレスの影響が大きくパソコンを長時間使用する人や、運転手さんにも多い頭痛です。
群発頭痛
頭痛がある期間に集中して、片目の奥に起こるもので、七転八倒するほどのたまらない痛さです。男性に多いのも特徴です。
認知症とは、いろいろな原因で脳の細胞が死んでしまったり、働きが悪くなったりしたために様々な障害が起こり、生活するうえで支障が出ている状態のことを指します。認知症を診断する上で、治る認知症(二次性認知症)と治らない認知症(一次性認知症)を鑑別することが重要です。そのため物忘れなど認知症を疑う症状で来院された方には可能な限り頭部画像検査(MRI,CTなど)や血液検査などを受けていただくようにしております。(MRI,CTは近隣医療機関に依頼)
このうち約60%がアルツハイマー病となっており、年々さらに増加傾向にあります。
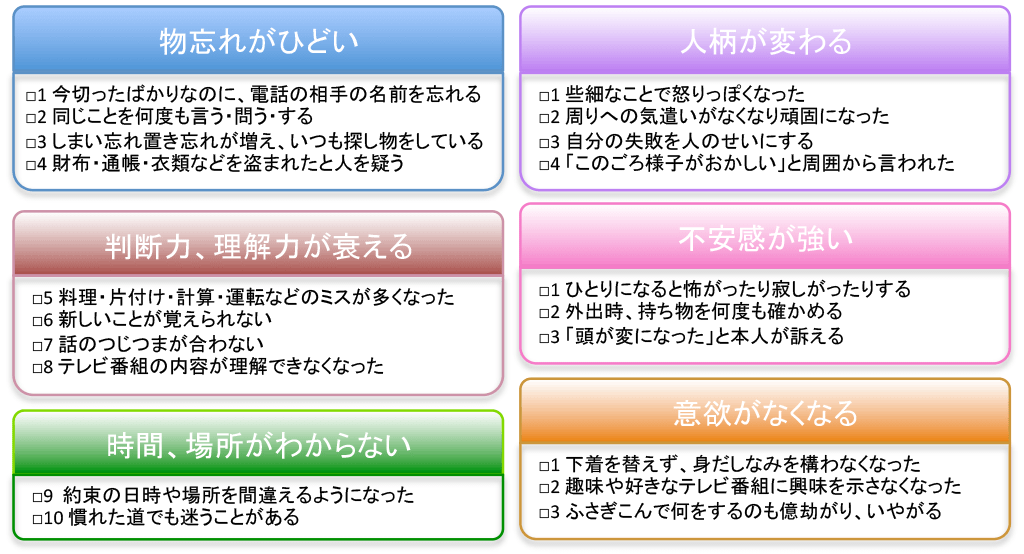
・ 中核症状(ほぼすべての方に共通しておこる症状)
① 記銘力障害
いわゆる物忘れで、同じ質問や話を繰り返すなど
② 見当識障害
自分の置かれている場所や時間の見当がつかなくなってしまう。
③ 遂行機能障害
判断力や実行力が低下する。送られてきた書類が処理できなくなったり、食事の準備ができない、季節や場面にあった衣服を着ることができない。
・ 周辺症状
① 幻覚
② 妄想
③ 睡眠異常
④ 徘徊
⑤ 暴言、暴力
⑥ 不安、焦燥
⑦ 抑うつ、意欲低下
これら周辺症状の悪化により介護困難となってくることが多いです。
脳の血管がつまって脳の機能がおかされる病気を脳梗塞といい、脳の血管が破れて脳の機能がおかされる病気が脳出血といいます。症状は障害される脳の場所により様々です。








脳卒中の症状は急に現れることが多く、朝起きたときに気づいたり、日中突然発症します。発症後、3〜6時間以内に初期治療を受けることが重要です。発症早期であれば、劇的な効果のある治療が適応となる場合があります。そのため、脳卒中が疑われたら一刻も早く専門医療機関を受診することが重要であり、当院では、こういった患者さんが来られたら、直ちに関連医療機関へご紹介させていただきます。
また、一つ一つは症状の出ない小さな脳梗塞が少しずつ増えていき、その結果徐々に認知症が出現してくることがあり、脳血管性認知症と呼びます。現在何も症状のない人が脳ドッグで脳のMRI検査をすると小さな脳梗塞が少しだけ発見されることがあります。このような場合は将来脳梗塞や脳血管性認知症を起こす危険性があるため特に注意が必要です。
脳梗塞は、高血圧や糖尿病などの生活習慣病を持っている人に起こりやすく、すなわち、肥満・運動不足・喫煙・飲酒などの生活習慣に気をつけることによって発症リスクを減らせます。
当院では、過去に脳梗塞を起こした方や、上記のような脳梗塞予備軍の方など、それぞれにあった予防法を提案致します。
パーキンソン病の症状を示しながら、パーキンソン病でない病気もあります。薬剤性パーキンソン症候群(薬の副作用), 進行性核上性麻痺、大脳皮質基底核変性症、多系統萎縮症などがあります。薬剤性を除いて、これらの病気は治療が困難なことが多いのが現状です。しかしながら、今後の治療方針をきめるのに正確な診断が必要です。
めまいには、自分の周囲がぐるぐる回るような回転性のめまいと、船に乗っているような揺れを感じる浮動感・動揺感を感じるめまいがあります。耳の奥の平衡器官の問題(末梢性)なのか 頭の中の何らかの原因(中枢性)によるのかを診察によって見極めることが大事です。
天井がぐるぐる回転しているような感じがする。注意してみると、一方向性(左周り・右周り)に回っている。頭の中(中枢性)ではなく平衡器官(末梢性)の問題であることが多く、原因としてメニエール病・前庭神経炎・突発性難聴・慢性中耳炎などの疾患が考えられます。
ふわふわする感じで、船に乗っているような、地震の揺れのような感じがする。小脳や脳幹の血行障害や腫瘍、起立性低血圧や循環不全などが考えられます。
眠っている間に呼吸が止まる病気です。
Sleep Apnea Syndromeの頭文字をとって、「SAS(サス)」とも言われます。
寝ている間の無呼吸に私たちはなかなか気付くことができないために、検査・治療を受けていない多くの潜在患者さんがいると推計されています。睡眠中に呼吸が止まるような事態が繰り返されると、体に取り込まれる酸素の量が少なくなってさまざまな臓器に障害をもたらす上に、日中に眠くなり活動が低下するなど、社会生活にも影響を及ぼすようになります。
1時間当たりの無呼吸が30回を超えるような重症になると寿命が短くなり、7~8年後には20~30%の方が死亡するとの報告もあります。
その死亡原因の多くは心筋梗塞や脳卒中です。詳しく調べると、心筋梗塞を起こした人の30%、脳卒中の50%、高血圧症の30%、糖尿病の30%に睡眠時無呼吸がみつかり、これらの生活習慣病を悪化させたり、その原因の一部になったりしているものと考えられています。
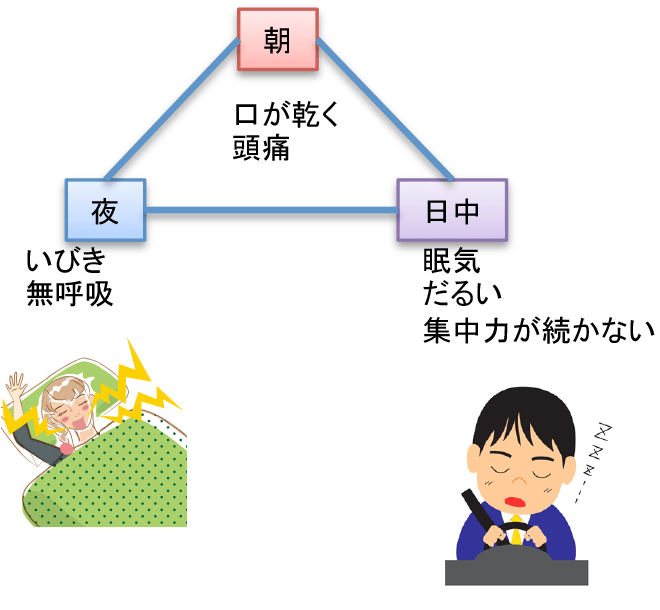
このような症状に心当たりがある方は当院の問診票(リンク)にあるEpworth sleepiness Scale;ESS(エプワース眠気尺度)で眠気の評価をしてみてください。当院を受診される方は、こちらの問診票を印刷して頂き必要事項をご記入の上ご持参頂きますと受付での待ち時間の時間短縮になります。
減量、禁煙、飲酒を控える、過労の予防など生活習慣の改善が基本です。
中等症以上の方にはCPAP(持続陽圧呼吸)療法(保険適用)が第一選択です。
鼻マスクから気道に空気を送り込み、睡眠中に起こる気道閉塞を防ぐことにより、効果は次の日から認められ、眠気や起床時の頭痛が全く無くなる方もいます。
軽症の方には、口腔内装置(マウスピース)が有効な場合もあります。CPAP療法に支障がある場合、気道の構造に問題がある場合、耳鼻科的手術を行う場合もあります。
喫煙はCOPD(肺気腫)に限らず、がん、心筋梗塞、脳血管疾患など、多くの疾患に悪影響をおよぼします。
タバコが健康に悪いのは分かっているし、ご自身の意思で、または周囲の方からの勧めで禁煙しようと思っても、禁煙できない。このような悩みをお抱えではありませんか?
やめられない喫煙の実態は、単なる習慣や嗜好というだけでなく、ニコチン依存症という病気であり、治療にて禁煙をサポートするという考え方になっています。現在勧められている禁煙治療には健康保険が適用されています。
一定の条件を満たした喫煙者なら、どなたでも治療を受けることができます。
タバコを吸ったときに、イライラや落ち着かない感じがスーッとおさまっていく感じを味わったことがあると思います。このイライラは社会生活におけるストレスからだけが原因ではなく、タバコに含まれているニコチン切れが原因である可能性があります。タバコを吸い終わって1時間ほどするとタバコに含まれているニコチンが血液中から減り、イライラや落ち着かないなどのニコチン切れ症状が現れます。仕事や家庭のストレスが原因と思っているイライラの正体は、タバコを吸っていることで生じているニコチン切れ症状である可能性が高いのです。
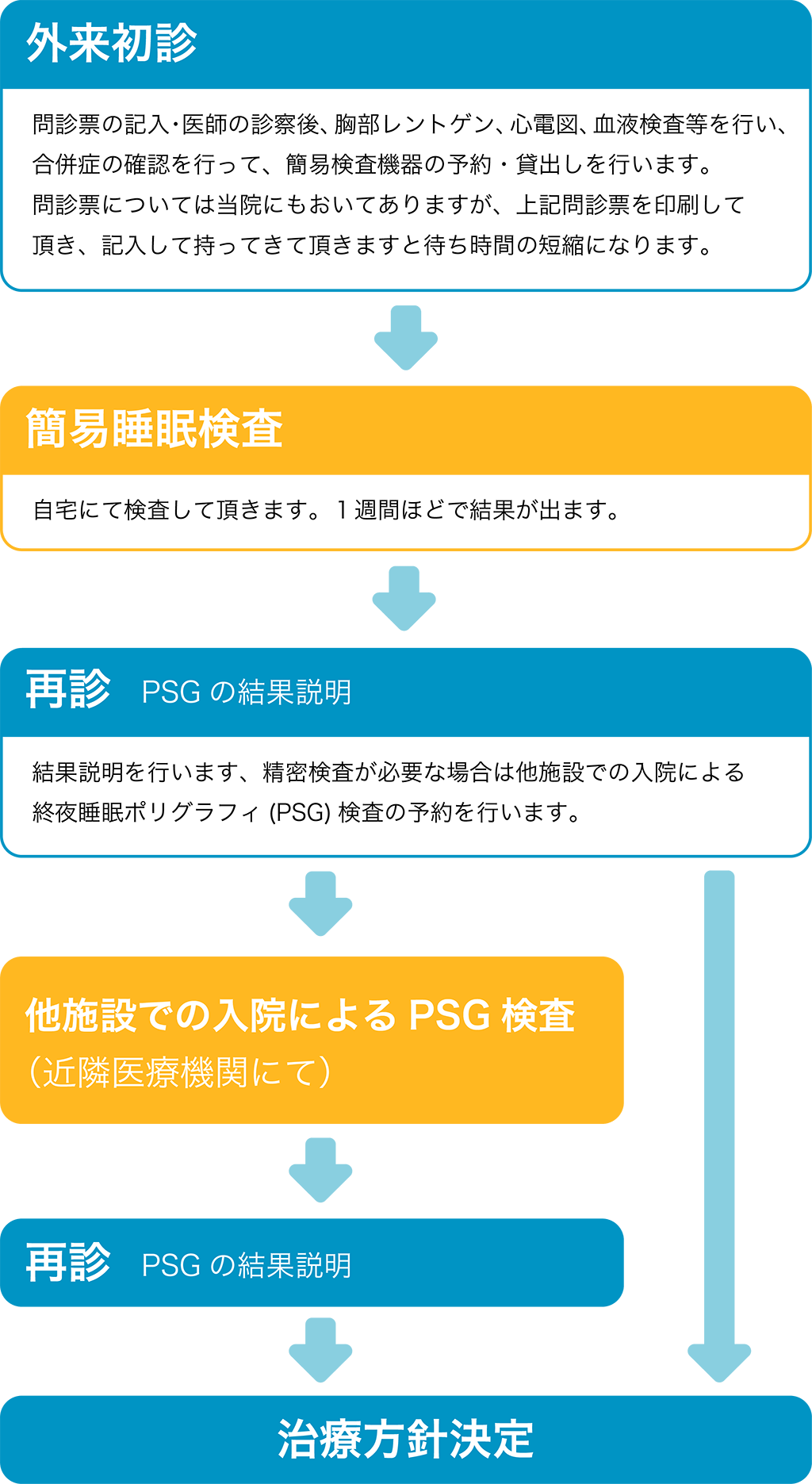
まず、初診時に治療前の問診・診療 禁煙治療のための条件の確認を行い、保険適応での治療が可能かどうか判定します。その後、2・4・8・12週間後に診察と投薬を行い治療終了となります。
禁煙外来受診を希望される方は、事前に下記の問診票を印刷の上、必要事項をご記入頂き来院時に持参頂きますと診察までの時間の短縮になります。
この問診票で、
①現在喫煙中であり、1日の喫煙本数 × 喫煙年数(年)が 200以上であること
②Q5のニコチン依存症を判定するテストで5点以上あること
③禁煙治療の同意があること
の全てに当てはまる場合のみ保険適応の治療が可能です。
健康保険で禁煙治療のみを行った場合の自己負担額(3割負担の場合)は5回(3か月)で1万2000円~2万円弱です。
一箱400円のタバコを3か月間毎日1箱吸い続けた場合、3万円以上かかる事と比較して頂ければと思います。
堺市民の65歳以上の方で、今まで一度も助成によるワクチン接種をされた事がない方は国や市の助成で4000円で接種できます。
助成対象外の場合は8000円です。
インフルエンザが流行する前の10月以降から接種を開始します。
特定検診、肝炎ウイルス健診、大腸がん検診、肺がん検診を常時受け付けております